
Inflamatorne (zapaljenske) bolesti creva (IBC) obuhvataju grupu poremećaja koji izazivaju hroničnu upalu (bol i otok) u crevima, što utiče na normalnu funkciju gastrointestinalnog sistema i tokom vremena dovodi do oštećenja digestivnog trakta. Generalno, brojne studije tokom poslednjih godina pokazuju porast učestalosti ovih bolesti u različitim delovima sveta ukazujući na globalni zdravstveni problem. Širom sveta od ovih bolesti boluje oko 10 miliona osoba, a u Srbiji sa zapaljenskim bolestima creva živi oko 10.000 ljudi, od čega 20% čine mladi do 20 godina. U ovom tekstu saznaćete više o inflamatornim bolestima creva, tipovima ovih bolesti i po čemu se razlikuju, uzrocima, simptommima, komplikacijama, dijagnostičkim metodama i testovima, prognozi, lečenju i prevenciji IBC, načinu ishrane i suplementaciji. Tekst je pripremila Dr Sci Sanja Peković, naučni savetnik, profesor po pozivu na Biološkom i Medicinskom fakultetu Univerziteta u Beogradu.
U ovom tekstu saznaćete:
Inflamatorne (zapaljenske) bolesti creva – IBC (engl. inflammatory bowel disease, IBD) obuhvataju grupu hroničnih inflamatornih stanja koja utiču na normalnu funkciju digestivnog trakta. Nastaju kao posledica neadekvatnog, odnosno izmenjenog imunskog odgovora na crevnu mikrofloru kod osoba sa genetskom predispozicijom. Kompleksna interakcija ovih faktora kod zdravih osoba dovodi do kontrolisane upale, dok kod osoba sa IBC nastaje produžena, dugotrajna hronična inflamacija. IBC se smatra autoimunskom bolešću. Međutim, neka istraživanja sugerišu da hronična upala možda nije posledica toga što imunski sistem napada samo telo, već može da bude rezultat napada imunskog sistema na bezopasni virus, bakteriju ili hranu u crevima, izazivajući upalu koja dovodi do oštećenja creva. Često se u serumu obolelih od IBC nalaze antitela protiv crevnih bakterija.
Poznato je da je za imunski odgovor od velikog značaja crevni epitel koji čini fizičku barijeru prolasku antigena i u stalnoj je interakciji sa ćelijama imunskog sistema. Disfunkcija creva u smislu povećane propusnosti crevnog epitela ili pogrešnih signala može da dovede do aktivacije upalne reakcije. Kod IBC dolazi do izmenjenog odgovora mukoznog imunskog sistema prema intraluminalnim antigenima kod osoba sa genetskom predispozicijom.
Klinički se ove bolesti manifestuju povremenim, ponavljajućim epizodama upale delova gastrointestinalnog (GI) sistema sa različitim simptomima uz hroničan, nepredvidljiv tok bolesti. Tokom vremena ovo produženo zapaljenje dovodi do oštećenja GI trakta.
Inflamatorne bolesti creva utiču na sve uzraste i pol. Kronova bolest je nešto češća kod žena u poređenju sa muškarcima, ali izgleda da je ulcerozni kolitis podjednako prisutan kod oba pola.
Iako se IBC većinom javlja kod osoba starosti od 15 do 30 godina, oko 25% pacijenata će razviti IBC do adolescencije. Izgleda da postoji bimodalna starosna distribucija ovih bolesti sa drugim pikom od 10% do 15% osoba kod kojih se IBC razvija nakon 60 godina (između 55. i 65. godine života).
IBC je generalno poremećaj koji se registruje u razvijenim zemljama i hladnijim klimama, a retka je na južnoj hemisferi. Epidemiološke studije pokazuju da se IBC dominantno razvijaju u delu sveta koji pripada zapadnoj hemisferi (mnogo češći u Severnoj Americi, Zapadnoj Evropi, Australiji i Kanadi nego u Aziji ili Africi). Procenjeno je da 3% evropske populacije ima inflamatorne bolesti creva, što iznosi 2.5-3 miliona ljudi. U Srbiji ne postoji tačan podatak o učestalosti ovih bolesti, ali je primećeno da je broj obolelih od ovih bolesti u porastu. Prema podacima Udruženja za Kronovu bolest i ulcerozni kolitis Srbije (UKUKS) smatra se da u našoj zemlji oko 10.000 ljudi boluje od ovih bolesti, od čega 20% čine mladi do 20 godina.
Na porast učestalosti IBC utiču različiti faktori sredine: izostanak dojenja i upotreba antibiotika u ranom detinjstvu, način ishrane, pušenje, stres, poremećaj sna, deficit vitamina D. Hronični proliv (duže od mesec dana), noćne stolice, krv u stolici, povišena temperatura, grčevi u trbuhu, gubitak na telesnoj težini, zaostajanje u rastu u pedijatrijskoj populaciji, mogu biti prvi simptomi koji pacijenta dovode lekaru koji će potom sprovesti adekvatnu dijagnostiku. Nekada se dijagnoza Kronove bolesti postavi tek nakon operacije.
Koja je razlika između inflamatorne bolesti creva (IBC) i sindroma iritabilnog creva (SIC)?
Često ljudi mešaju ove dve bolesti creva: IBC je bolest a sindrom iritabilnog crevaje funkcionalni poremećaj. Uzroci i tretmani ovih bolesti su različiti.
Možete li istovremeno da imate i IBC i SIC?
Da, moguće je da imate i IBC i SIC. Iako sindrom iritabilnog creva može da izazove simptome inflamatornih bolesti creva, nema dokaza da SIC povećava rizik od IBC.
Glavni tipovi inflamatornih bolesti creva su: Kronova bolest (lat. Morbus Chron), ulcerozni kolitis i nedeterminisani (neodređeni) kolitis. Kronova bolest je veoma slična ulceroznom kolitisu, tako da se kod približno 10% bolesnika ova dva oboljenja ne mogu razlikovati.
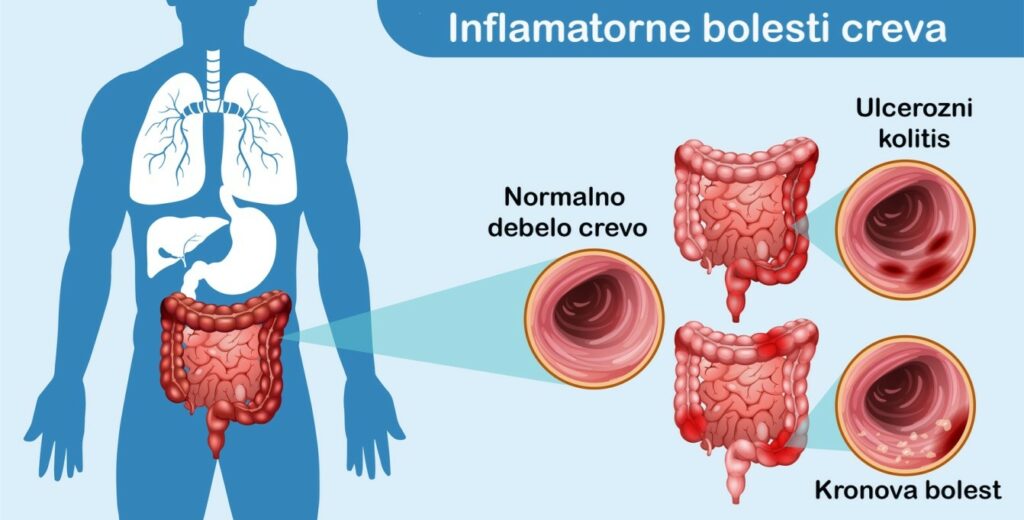
| TIP INFLAMATORNE BOLESTI CREVA | ||
| Kronova bolest | Ulcerozni kolitis | |
| Pogođena lokacija | Može da utiče na bilo koji deo GI trakta (od sluzokože usta do anusa). Najčešće je lokalizovana na završnom delu tankog creva pre debelog creva, uzlaznom delu debelog creva, čitavom debelom crevu ili ileumu i jejunumu (delovima tankog creva). | Upala zahvata isključivo sluzokožu, a u manjoj meri submukozu debelog creva (kolona) i rektuma (završnog dela debelog creva) , uz pošteđenost mišićnog sloja i seroze. Ne zahvata tanko crevo, ali završni deo tankog creva može da pokazuje zapaljenjske promene (retrogradni ileitis). |
| Oštećena područja | Oštećena područja se pojavljuju u vidu ostrvaca koje se nalaze pored područja zdravog tkiva. Javljaju se duboke ranice (ulkusi) koje uzrokuju apscese (gnojna zapaljenja) ili fistule koje mogu da nastanu i između susednih vijuga creva ili zahvaćenih segmenata creva i mokraćne bešike, vagine ili kože regija između vagine i anusa. | Oštećena područja su neprekidna i obično počinju od rektuma. Upalne promene mogu da se vremenom prošire i zahvate veće delove debelog creva. Dugi periodi upale dovode do fibroznih promena. Posledica ovog procesa je gubitak haustracije (ispupčenja na zidu debelog creva važna za mešanje sadržaja creva) usled koje nastaje karakteristično suženje creva. |
| Inflamacija | Zapaljenje (inflamacija) može da prodre kroz više slojeva zidova GI trakta i uzrokuju gnojna zapaljenja ili fistule. | Inflamacija je prisutna samo u unutrašnjem sloju sluzokože debelog creva. |
Treća kategorija, neodređeni kolitis je inflamatorna bolest creva, koja ima karakteristike i Kronove bolesti i ulceroznog kolitisa.
U ulceroznom kolitisu nastaje poremećaj Th-2 obrasca imunskog odgovora sa povećanom ekspresijom inflamatornih medijatora: IL-1, IL-4, IL-5, IL-6 i IL-10, dok Kronovu bolest karakteriše poremećaj Th-1 obrasca imunskog odgovora sa glavnim pro-inflamatornim medijatorima: interleukinom 12 (IL-12), interferonom gama (IFN-gama) i tumorskim faktorom nekroze alfa (TNF-alfa).
Nije jasno šta uzrokuje inflamatornu bolest creva (IBC). Bolest se dešava kada vaš imunski sistem napadne vaša creva, što dovodi do upale. IBC se svrstavaju u idiopatske inflamatorne bolesti creva, što znači da uzrok njihovog nastanka još uvek nije sa sigurnošću utvrđen. Potencijalni faktori koji bi uticali na pojavu bolesti su infektivni uzročnici, sastojci hrane, psihosomatski faktori, poremećaji imunosti u smislu urođene imunodeficijencije.
Šta je uzrok IBC?
Etiologija IBC još uvek nije u potpunosti razjašnjena, nije poznato šta izaziva napade bolesti i zašto se IBC razvija kod nekih ljudi, a ne kod drugih. Smatra se da su ovo multifaktorski uzokovane bolesti. Istraživači rade na tome da saznaju više o mehanizmima koji stoje iza ovih stanja i o uticaju genetskih, ekoloških, infektivnih, imunoloških i drugih faktora, uključujući ravnotežu dobrih i loših bakterija u crevima.
IBC može da utiče na ljude bilo koje etničke ili rasne grupe, ali statistički, ljudi jevrejskog porekla imaju veći rizik od razvoja inflamatorne bolesti creva.
Izgleda da sledeća tri faktora igraju glavnu ulogu u nastanku IBC:
Koji su simptomi IBC?
IBC se obično pojavljuje kao iznenadno izbijanje simptoma koji mogu da se pojave i nestanu. Mogu biti blagi ili teški, a mogu da se pojave iznenada ili pak postepeno. Zbog toga se kod ovih bolesti često događa da simptomi ne budu prepoznati na vreme, pa se na dijagnozu čeka i nekoliko godina. Periodi kada se pojavljuju simptomi IBC su označeni kao napadi, ili aktivne faze bolesti, a kada nemate simptome, u remisiji ste.
Glavni/uobičajeni simptomi IBC uključuju:
Retko, IBC takođe može da izazove:
Ukoliko imate sledeće simptome potrebna je hitna intervencija:

Ukoliko se zapaljenski (inflamatorni) procesi ne kontrolišu, vremenom IBC može da oštetiti creva i izazove različite komplikacije.
Komplikacije inflamatorne bolesti creva (IBC) podeljene su u dve kategorije, crevne i vancrevne.
CREVNE KOMPLIKACIJE
VANCREVNE KOMPLIKACIJE
Kod nekih ljudi sa IBC, zapaljenje može da utiče i na delove tela izvan creva:
Ostale potencijalne komplikacije uključuju:
Mnogi pacijenti sa inflamatornom bolešću creva (IBC), bilo da je to Kronova bolest ili ulcerozni kolitis, su u reproduktivnom dobu. Mlade žene sa IBC su obično veoma zabrinute za svoju plodnost, aktivnost svoje bolesti tokom trudnoće, naslednost bolesti za njihovo nerođeno dete i efekat njihove osnovne IBC na samu trudnoću. Pored toga, one su zabrinute zbog upotrebe lekova za IBC tokom trudnoće, plašeći se da lekovi mogu da negativno utiču na fetus. Iz tog razloga je od najveće važnosti da gastroenterolozi i pacijenti sa IBC budu svesni uticaja IBC na trudnoću, uticaja trudnoće na IBC i uticaja lekova za IBC na fetus i ishod trudnoće. Povećanje svesti pacijentkinja sa IBC o važnosti održavanja remisije bolesti u vreme začeća i tokom trudnoće je ključno za poboljšanje ishoda i kod majki i kod fetusa.

Plodnost i inflamatorne bolesti creva
Plodnost je i dalje tema za zabrinutost među mnogim pacijentkinjama sa IBC. Pacijentkinje čija je IBC pod kontrolom i koje ranije nisu bile podvrgnute operaciji karlice imaju stope plodnosti koje su uporedive sa onima kod žena istog uzrasta koje nemaju IBC. Remisija bolesti ne samo da poboljšava stopu fertiliteta već i, kao što je većina studija pokazala, dovodi do povoljnijih ishoda trudnoće. Tako da se može reći da kod njih nema prepreka za trudnoću ine treba da se plaše da planiraju porodicu i trudnoću.
Stope plodnosti pacijenatkinja sa ulceroznim kolitisom koji nisu bili podvrgnuti operaciji creva nisu smanjene u poređenju sa onima koje nemaju IBC. Operacija ulceroznog kolitisa obično obuhvata potpunu abdominalnu kolektomiju sa ili bez disekcije karlice što može da utiče na prohodnost jajovoda i posledično dovede do opstrukcije jajovoda i smanjene plodnosti. Međutim, smanjena stopa plodnosti (tj. nemogućnost prirodnog začeća) nije povezana sa osnovnom IBC, već je samo posledica operacije. Iz tog razloga, toplo se preporučuje da mlade žene koje planiraju trudnoću izbegavaju disekciju karlice do kasnijeg perioda života ukoliko je to moguće.
Stope plodnosti pacijenatkinja sa Kronovom bolešću u remisiji su slične stopama pojedinaca koji nemaju IBC. Neka skorašnja istraživanja pokazuju da su stope fertiliteta pacijenata sa Kronovom bolešću niže od onih u opštoj populaciju, ali je važno napomenuti da ovo smanjenje nije bilo povezano sa osnovnom bolešću, već pre sa dobrovoljnim lišavanjem dece zbog straha od lošeg ishoda trudnoće. Rezerva jajnika kod mladih žena (<30 godina) sa Kronovom bolešću u remisiji je uporediva sa rezervom mladih žena koje nemaju IBC. Međutim, kod pacijentkinja starijih od 30 godina, rezerva jajnika je značajno smanjena. Ovo smanjenje je još izraženije kod onih kod kojih Kronova bolest zahvata debelo crevo.
Uticaj inflamatorne bolesti creva na trudnoću
Pacijentkinje sa IBC, bilo da je to Kronova bolest ili ulcerozni kolitis, imaju tendenciju da imaju lošije ishode trudnoće od onih kod žena bez IBC. Studije su dalje pokazale da su šanse za loš ishod trudnoće kod pacijentkinja sa Kronovom bolešću veće nego kod pacijentkinja sa ulceroznim kolitisom.
Rezultati studija su šarenoliki i zavise od toga da li je pacijentkinja zatrudnela tokom remisije bolesti ili tokom aktivne faze bolesti kada je ishod trudnoće bio mnogo lošiji. U studiji trudnica sa Kronovom bolešću, kao i trudnica sa ulceroznim kolitisom broj prevremenih porođaja, novorođenčadi koja su bila mala za gestacijsku dob i porođaja carskim rezom bio je veći u ovoj kohorti nego kod osoba bez IBC. Pored ovih loših ishoda trudnoće, uočeno je da je broj prevremenih smrtnih slučajeva veći kod trudnica sa ulceroznim kolitisom nego kod kontrolne grupe bez ulceroznog kolitisa.
Rizik od rođenja deteta sa urođenom anomalijom među majkama sa IBC ostaje kontroverzan. Rezultati nekih studija ukazuju na to da su pacijentkinje koje su imale IBC sa povećanim rizikom da će imati decu sa urođenim anomalijama, a analiza podgrupa je pokazala da je ovaj rizik primećen samo kod majki sa ulceroznim kolitisom. Međutim, do danas, faktori koji mogu da doprinesu ovom mogućem povećanom riziku od urođenih anomalija su ostali nepoznati.
Uticaj trudnoće na inflamatornu bolest creva
Kod većine žena (~80%) sa IBC koje zatrudne dok je njihova bolest u remisiji, IBC ima tendenciju da ostane u remisiji tokom cele trudnoće, kao i u post-porođajnom periodu. Od pacijentkinja sa IBC koje zatrudne kada je njihova bolest aktivna, 66% i dalje ima aktivnu bolest ili doživljava pogoršanje IBC. Kod do 45% pacijentkinja sa ulceroznim kolitisom koje zatrudne dok je bolest aktivna, kolitis se pogoršava tokom trudnoće; u 24% kolitis nastavlja da bude aktivan, ali stabilan, a kod ostatka, bolest se vraća u remisiju. Među pacijentkinjama sa Kronovom bolešću koji zatrudne dok je bolest aktivna, bolest prelazi u remisiju kod jedne trećine, ostaje stabilno aktivan u jednoj trećini, a pogoršava se kod jedne trećine.
Dijagnoza i lečenje inflamatorne bolesti creva tokom trudnoće
U pogledu postavljanja dijagnoze trudnica sa IBC koje imaju simptome koji ukazuju na aktivnu bolest, poželjna je upotreba ultrazvučnih studija za snimanje, koje se mogu koristiti za procenu tankog creva. Magnetna rezonanca je takođe sigurna opcija za dijagnozu IBC. Međutim, bolje je izbegavati upotrebu gadolinijuma u prvom tromesečju trudnoće zbog njegove moguće teratogenosti. Ukoliko je neophodna endoskopska procena, fleksibilna sigmoidoskopija sa pacijentom bez sedacije je obično preporučena procedura. Većina lekova koji se koriste za lečenje IBC relativno su bezbedni za uzimanje tokom perioda začeća i tokom trudnoće sa nekoliko izuzetaka: metotreksat i talidomid (Thalomid, Celgene). Oba su teratogena i moraju se koristiti sa izuzetnim oprezom kod žena u reproduktivnom periodu i potrebno je prekinuti sa uzimanjem mesecima pre začeća. Ukoliko je potrebna hirurška intervencija, kao i kod svake operacije tokom trudnoće, preporučuje se operacija trudnica tokom drugog ili trećeg trimestra.
Nažalost, inflamatorne bolesti creva mogu da se jave i kod dece i češće su kod tinejdžera nego kod mlađe dece. Može da potraje duže dok se dijagnostikuje IBC kod dece jer ona mogu da ne pokazuju simptome, što takođe može biti teško za roditelje da primete, posebno kod starije dece.
IBC je hronična bolest tako da deca moraju da nauče kako da se nose sa njom. Često se muče sa odlaskom u školu, uzimanjem lekova i obraćanjem pažnje na ishranu. Rad sa decom koja imaju IBC uključuje ne samo gastroenterologe, dijetetičare i hirurge koji leče IBC, već i bihejvioralne psihologe koji pomažu deci da se izbore sa ovim stanjem. Na kraju krajeva, deca sa IBC imaju pravo da budu uspešni i u akademskoj i u sportskoj oblasti, tako da je zadatak i lekara i roditelja da život ove dece učine što normalnijim kako bi mogli da ostvare svoje ciljeve.

Ovo su saveti koje je pedijatrijski gastroenterolog dr Marija Oliva-Hemker profesor za pedijatrijske inflamatorne bolesti creva i profesor pedijatrije na Medicinskom fakultetu Univerziteta Džon Hopkins, SAD dala roditeljima dece sa inflamatornim bolestima creva:
Koliko je važno rano otkrivanje IBC kod dece?
Rano otkrivanje IBC kod dece je važno da bi se pacijenti osećali bolje, da im gastrointestinalni trakt bude zdrav i da se uverimo da zbog bolesti ne dođe do kašnjenja u rastu ili pubertetu jer ostaju nedijagnostikovani. Takođe, važno je da se ima u vidu da hronična upala u GI traktu vremenom može da poveća rizik od raka debelog creva i drugih ozbiljnih stanja.
Koliko dobro pedijatri otkrivaju IBC?
Deca sa kolitisom mogu da se dijagnostikuju ranije jer imaju dijareju ili krv u stolici koju ne mogu da sakriju. Nažalost, kod dece sa Kronovom bolešću može doći do kašnjenja od godinu dana pa i više u dijagnozi jer simptomi, kao što je bol u stomaku, mogu biti suptilniji, hronični i povremeno nestajati, tako da može proći neko vreme dok roditelji primete da nešto nije u redu sa detetom.
Da li je porodična istorija relevantna?
Većina dece sa IBC nema člana porodice sa IBC. Međutim, ako imate člana porodice sa IBC, to može da poveća rizik od dobijanja bolesti.
Mogu li pedijatri da leče IBC?
Ukoliko je detetu dijagnostikovan IBC, trebalo bi da ga prati pedijatrijski gastroenterolog. Međutim, kada se dijagnoza postavi, gastroenterolozi blisko sarađuju sa pedijatrima kako bi se osigurala potpuna briga o deci, ali lekove i lečenje prepisuju GI specijalisti.
Kako se postavlja dijagnoza kod dece sa IBC?
Ukoliko se gastroenterolog složi sa pedijatrom da postoji velika sumnja na IBC, onda se dete podvrgava dijagnostičkoj endoskopiji, koja podrazumeva procenu i gornjeg i donjeg GI trakta. Dijagnoza IBC-a se postavlja sastavljanjem niza podataka – istorije deteta, fizičkog pregleda, laboratorijskih testova, endoskopskih nalaza i abdominalnih MRI ili CT nalaza. Specijalista će takođe pokušati da utvrdi da li je u pitanju Kronova bolest ili ulcerozni kolitis.
Postoje li neki novi tretmani za IBC kod dece?
Takozvani biološki lekovi, koji se sada rutinski koriste i kod dece i kod odraslih, najveća su klasa lekova koji su imali i najveći uticaj u pogledu zarastanja sluzokože oštećenog GI trakta. Važno je da ne samo simptomi IBC budu pod kontrolom, već i da se izleči GI trakt. To je prednost ovih bioloških preparata – oni minimiziraju efekte hronične upale na telo kako bi GI trakt bio što zdraviji.
Oboleli od IBC mogu primetiti da konzumiranje određene hrane može da utiče na simptome njihove bolesti. Uloga ishrane u IBC je trenutno tema brojnih istraživanja, što ukazuje na moguću preteranu reakciju imunskog sistema na uobičajene bakterije u hrani kao okidač za izbijanje IBC. Vođenje dnevnika ishrane može da vam pomogne da pratite kada se simptomi poboljšavaju ili pogoršavaju u zavisnosti od hrane koju jedete. Iako ishrana ne može da preokrene IBC neke modifikacije ishrane mogu da pomognu u smanjenju ozbiljnosti simptoma kao što su nelagodnost u stomaku i dijareja. Ipak, pre nego što promenite ono što jedete, razgovarajte sa lekarom o svim promenama u ishrani.

IBC i mlečni proizvodi
Otprilike polovina ljudi sa IBC, posebno onih sa Kronovom bolešću, ne podnosi laktozu i smatra da mlečni proizvodi mogu da pogoršaju nadimanje i dijareju. Ukoliko se ovo odnosi i na vas, sarađujte sa svojim lekarom kako biste osigurali da dobijate adekvatan kalcijum i vitamin D iz druge hrane koja je lakša za vaš probavni sistem.
IBC i masne kiseline
Omega-3 nezasićene masne kiseline, koje se nalaze u semenkama lana, masnoj ribi i drugoj hrani, mogu da utiču na bakterije u crevima i ublaže upalu. Uključivanje ovih namirnica uz smanjenje unosa onih sa visokim sadržajem omega 6 (kao što su crveno meso i pržena hrana) može da ima pozitivan efekat na simptome IBC.

IBC i gluten
Nijedna studija nije pokazala da se režimom ishrane bez glutena oslobađa od IBC, ali neki pacijenti navode da se osećaju bolje, sa manje nadimanja, grčeva i umora.

IBC i probiotici
Ne postoje studije koje pokazuju da probiotici pomažu ljudima sa IBC. Međutim, neki pacijenti doživljavaju olakšanje simptoma nakon uzimanja probiotika, i u tim slučajevima, lekari često podržavaju nastavak uzimanja probiotika. Ukoliko želite da probate probiotike za IBC, prvo bi trebalo da razgovarate o tome sa svojim lekarom.
IBC i vlakna
Za ljude bez IBC, ishrana bogata vlaknima je zdrava, ali ako imate sužena creva zbog IBC, nesvarljive materije iz voća, povrća i celog zrna mogu da se zaglave i izazovu ozbiljne simptome. Ishrana sa niskim sadržajem vlakana može biti prikladna. Sa druge strane, za one koji mogu da ih tolerišu, voće i povrće su dobri za crevne bakterije i pomažu u podsticanju rasta onih vrsta bakterija koje su manje inflamatorne.
IBC i šećeri
Rezultati nekoliko malih studija sugerišu da ishrana sa malo šećera koji se teško vare može da olakša simptome IBC. Ishrana je veoma restriktivna, ali postepeno ponovno uvođenje namirnica jedne po jednu i uočavanje vašeg odgovora na njih može da vam pomogne da odredite koju hranu ćete možda morati da izbegavate. Ukoliko želite da isprobate ovaj pristup, važno je da radite sa dijetetičarom ili nutricionistom. Utvrđeno je, takođe, da određeni zaslađivači (kao što je sorbitol) mogu da pogoršaju dijareju. Osobe sa IBC treba da izbegavaju alkohol i kofein ukoliko im izazivaju ili pogoršavaju simptome.

IBC i pušenje
Uticaj pušenja na IBC je složen. Pušenje komplikuje Kronovu bolest i povezuje se sa težim oboljenjem, sa prodornim čirevima i sužavanjem creva. Pušačima sa Kronovom bolešću će možda na kraju trebati agresivnije lečenje, uključujući operaciju. Pušenje takođe može da smanji efikasnost određenih lekova za Kronovu bolest i do 50%. Zbog brojnih opasnosti od pušenja, nastavak pušenja se nikome ne preporučuje. Ljudi sa IBC koji puše treba da se konsultuju sa svojim lekarima primarne zdravstvene zaštite kako bi pronašli najbolje strategije za prestanak pušenja.
Detaljno o ulozi ishrane i suplementacije kod obolelih od bolesti creva možete pročitati na linku:
Osobe koje pate od zapaljenskih bolesti creva imaju u organizmu manjak vitamina K i D i nedostatak gvožđa i cinka.
NEDOSTATK VITAMINA K
Rezultati nekih novijih studija pokazali su da je kod pacijenata sa Kronovom bolešću prevalencija nedostatka vitamina K bila 54%, a kod onih sa ulceroznim kolitisom 43.7%. Veća je verovatnoća da će nedostatka vitamina K biti prisutan kod pacijenata sa većom aktivnošću Kronove bolesti. Pokazano je da oboleli od Kronove bolesti i ulceroznog kolitisa imaju značajno viši nivo osteokalcina u serumu, a upravo njegov povišeni nivo ukazuje na manjak vitamina K. Takođe, otkriveno je i da postoji povezanost između povišenih nivoa osteokalcina i indeksa aktivnosti bolesti. Pored toga, nedostatak vitamina K je u vezi sa upalnim procesima, što je karakteristično pre svega za Kronovu bolest.


Kako možete da otklonite nedostatak vitamina K?
Vitamin K se može naći u mnogim namirnicama, uključujući zeleno lisnato povrće, kao što su spanać i kelj i u nekom voću, kao što su borovnice i smokve. Takođe se može naći u siru, jajima i različitim vrstama mesa.
Više o značaju vitamina, minerala i suplementacije za naše zdravlje pogledajte na https://www.beo-lab.rs/vitamini-minerali-i-suplementacija-u-prevenciji-zdravlja/ .
Nedostatak Vitamina D
Istovremeno, kod obolelih od IBC je zabeležen i manjak vitamina D. Vitamin D[JV6] poboljšava odbrambene mehanizme creva i reguliše adaptivni i urođeni imunski sistem i na taj način spreča mikrobnu proliferaciju. Upravo usled nedostatka vitamina K i D, oboleli od zapaljenskih bolesti creva predstavljaju rizičnu grupu i za razvoj osteopenije, bolesti koju karakteriše gubitak koštane mase.

Kako možete da otklonite nedostatak vitamina D?
Uverite se da unosite zdravu količinu vitamina D. Neki se mogu dobiti iz naše ishrane (na primer, masna riba i žumanca), ali većinu proizvodi naše telo tokom izlaganja sunčevoj svetlosti. Ukoliko ne možete da dobijete dovoljne nivoe vitamina D putem sunca i ishrane, preporučuju se dodaci vitamina D kako bi se nivo vitamina D vratio na zdrav nivo. Ukoliko imate bilo kakvih nedoumica, zamolite svog lekara da proveri vaš nivo vitamina D.
Pored vitamina K i D glavni nedostaci vitamina koji se primećuju kod pacijenata sa IBC su B9 (folna kiselina) i B12 koji su rastvorljivi u vodi i vitamin A koji je rastvorljiv u mastima. Vitamini B9 i B12 se apsorbuju u duodenumu, jejunumu i ileumu, oblastima koje su često oštećene u IBC, a posebno kod Kronove bolesti.


VITAMIN A. Pokazano je da vitamin A i retinoična kiselina, koja je njegov derivat, igraju važnu ulogu u regulaciji imuniteta sluzokože. Konkretno, utiču na integritet ćelije, proizvodnju citokina, aktivaciju ćelija urođenog imuniteta, prezentaciju antigena i transport limfocita do mukozne površine. Na eksperimentalnim modelima je pokazano da suplementacija vitaminom A ublažava zapaljenje creva, što je i očekivano pošto vitamin A kao antioksidans ima zaštitnu ulogu od slobodnih radikala i oksidativnog oštećenja, koji su značajni elementi u zapaljenskim procesima.

Glavni nedostaci mineralnih mikronutrijenata koji se primećuju kod pacijenata sa IBC su gvožđe, cink i selen.
Nedostatak gvožđa je čest problem i glavni uzrok anemije kod pacijenata sa IBC, sa procenjenom prevalencijom većom od 25%. Glavni razlozi zbog kojih su pacijenti sa IBC skloni nedostatku gvožđa su oštećenje apsorpcije gvožđa uzrokovano hroničnom inflamacijom ili resekcijom creva i gubitak gvožđa uzrokovan hroničnim gubitkom krvi. Kada se nedostatak gvožđa javi u određenoj meri, to će uticati na sintezu hemoglobina, što dovodi do anemije usled nedostatka gvožđa (engl. iron deficiency anemia, IDA). Anemija je česta komplikacija i vancrevna manifestacija bolesti kod pacijenata sa IBC. Ishrana bogata gvožđem ili suplementacija se stoga često koristi kao strategija terapije.


Nedostatak cinka, koji je ključni kofaktor enzima u ćelijskom imunitetu, rastu i zarastanju rana pronađen je kod 15% do 40% pacijenata sa IBC (42.2% kod Kronove bolesti i 38.6% kod ulceroznog kolitisa). Nedostatk cinka je povezan sa hroničnom dijarejom i komplikacijama bolesti kod pacijenata sa IBC.
NEDOSTATAK SELENA: Poznato je da selen ima efekte na ublažavanje oksidativnog stresa, modulaciju crevne mikrobiote i blokiranje mogućih puteva uključenih u progresiju kolitisa do raka debelog creva. Koncentracije selena u serumu imaju tendenciju da budu smanjene kod pacijenata sa IBC, posebno kod Kronove bolesti. Pokazano je da je smanjen nivo selena kod pacijenata sa Kronovom bolešću povezan sa povećanim markerima oksidativnog stresa, što je dodatno potvrdilo ulogu selena u ublažavanju oksidativnog stresa. Selen često deluje u obliku selenoproteina. Pored gore navedenih funkcija, selen i antioksidativni selenoproteini mogu da regulišu diferencijaciju imunskih ćelija i pomognu da se izbegnu preterani imunski odgovori.
Kronova bolest i ulcerozni kolitis izazivaju slične simptome. Ne postoji jedinstveni test za dijagnozu IBC. Pošto se simptomi IBC-a preklapaju sa simptomima nekoliko drugih stanja, uključujući infekcije i druge poremećaje probavnog sistema, vaš lekar može da preporuči kombinaciju različitih pristupa da bi potvrdio dijagnozu. Postaviće vam niz pitanja o vašim simptomima i zdravstvenom stanju, kao i o porodičnoj istoriji IBC-a i obaviti fizički pregled.
Dijagnostikovanje inflamatorne bolesti creva zahteva kombinaciju kliničkih nalaza, inflamatornih laboratorijskih markera, nalaza snimanja i endoskopskih biopsija. Hematološki nalazi uključuju mikrocitnu anemiju, leukocitozu i trombocitozu. Inflamatorni markeri kao što su brzina sedimentacije eritrocita i C-reaktivni protein (CRP) su obično povišeni. Kod nekih pacijenata, dijagnoza može zahtevati isključivanje parazitskih bolesti kao što su giardijaza (Giardia intestinalis), amebijaza (Entamoeba histolytica), strongoloidijaza (infekcija oblim crvom Strongyloides stercoralis), kao i tuberkuloza. Kompletna krvna slika će identifikovati anemiju, leukocitozu i nivoe albumina . Nivoi fekalnog kalprotektina mogu se koristiti kao marker za upalu creva. Nivoi perinuklearnih antineutrofilnih citoplazmatskih i anti-saccharomices cerevisiae (ASCA) antitela mogu biti povišeni kod Kronove bolesti. Na kraju, moraju se uraditi studije stolice kako bi se isključile jajne ćelije parazita i parazitski organizmi.


Pregled može započeti kompletnom krvnom slikom (KKS) i testom stolice da biste potražili znake upale creva.
Takođe možete dobiti jedan ili više od ovih dijagnostičkih testova:
C-reaktivni protein (CRP) (https://www.beo-lab.rs/analiza/crp/ ), se određuju da bi se videlo koliko je bolest ozbiljna. Povišeni nivo CRP-a ukažuje na prisustvo zapaljenskog procesa u telu.
Nivoi perinuklearnih antineutrofilnih citoplazmatskih antitela (pANCA) mogu biti povišeni kod ulceroznog kolitisa. https://www.beo-lab.rs/analiza/p-anca-anti-mpo/


Lečenje inflamatorne bolesti creva (IBC) varira u zavisnosti od određenog tipa IBC i simptoma. Imajući u vidu da je reč o neizlečivom, hroničnom oboljenju, cilj lečenja je da se oboleli dovedu u stanje remisije (mirna faza bolesti). Najveći broj pacijenata sa IBC ima intermitentni tok bolesti sa kraćim ili dužim periodima remisije. Nekih 10% pacijenata sa IBC ima hroničan, kontinuiran tok bolesti, dok 5-10% pacijenata ima teški oblik bolesti koji nekada zahteva i hirurško lečenje. Blaže forme ovih bolesti se leče konzervativno (lekovima). Međutim, u nekim slučajevima je neophodna hospitalizacija, čak i kod blažih oblika, jer konzervativno lečenje, odnosno lekovi, imaju i niz neželjenih efekata – prvenstveno infekcije.
Tretmani mogu da uključuju:
Lekove
One koji pomažu u ublažavanju simptoma i lekove koji mogu pomoći u kontroli upale tako da nemate simptome (uđete u stanje remisije).
Izuzetno je važno:
Većina ljudi sa IBC će morati da uzimaju najmanje jedan lek na neodređeno vreme. Cilj je ublažavanje simptoma, zaustavljanje upale i smanjenje zapaljenja. Važno je da uzimate lekove za IBC kako je propisano, čak i ako počnete da se osećate bolje. Što pre počne sa uzimanjem lekova, to su bolji dugoročni rezultati, posebno kod ljudi sa Kronovom bolešću.
Vrste uobičajenih lekova za lečenje IBC-a:
Takođe možete imati koristi i od ovih tretmana IBC koji se mogu dobiti bez recepta:
Operacije
Operacije se primenjuju za uklanjanje oštećenih delova gastrointestinalnog trakta ukoliko su simptomi teški.
Hirurški tretmani za Kronovu bolest
Čak 7 od 10 ljudi sa Kronovom bolešću na kraju moraju da budu podvrgnuti operaciju kada lekovi više ne pružaju olakšanje simptoma.
Tokom resekcije creva, hirurg:
Posle operacije, preostali deo creva se prilagođava i funkcioniše kao i ranije. Otprilike 6 od 10 ljudi koji se podvrgnu operaciji zbog Kronove bolesti će imati recidiv u roku od 10 godina.
Hirurški tretmani za ulcerozni kolitis
Posle 30+ godina života sa ulceroznim kolitisom, oko 1 od 3 osobe mora da se podvrgne operaciji.
Tokom resekcije creva, hirurg:
Simptomi se neće vratiti nakon operacije uklanjanja debelog creva i rektuma tako da proktokolektomija daje dobre efekte. Međutim, možete da imate problema sa ileostomom ili ilealnom vrećicom, kao što je upala i infekcija (pouchitis).
Drugi tretmani za IBC
Istraživači trenutno istražuju efikasnost i drugih terapijskih pristupa za inflamatorne bolesti creva kao što su:
Kako možete da sprečite inflamatornu bolest creva (IBC)?
Iako ne možete da ništa učinite da sprečite IBC, određene promene u ishrani i načinu života mogu da pomognu u kontroli simptoma:
Pacijenti koji su oboleli od IBC su uglavnom radno sposobni, ali u periodima aktivne faze bolesti (bol u trbuhu, rektalni bol, učestalo pražnjenje, krvarenje, umor, iscrpljenost) narušen im je kvalitet života. Tako, kod uznapredovale faze bolesti, najveći broj obolelih ne može da obavlja ni neke svakodnevne aktivnosti koje podrazumevaju izlazak iz kuće. Čak i običan odlazak u kupovinu, poštu, kod lekara, u apoteku, u školu, fakultet ili na posao, zahteva posebnu pripremu i organizaciju, uz stalni strah da neće imati mogućnost za korišćenje toaleta. Kako je život obolelih od IBC skopčan sa raznim izazovima nije neobično da ljudi sa IBC postanu anksiozni ili depresivni. Mnogi pacijenti imaju suicidalne tendencije. Poseta savetniku za mentalno zdravlje može da pomogne u prevazilaženju problema.
Pored bolesti, pacijenti sa IBC se takođe leče snažnim lekovima kao što su steroidi i biološki agensi, koji imaju mnoštvo neželjenih efekata. Prema tome, pacijent treba da bude upozoren od strane lekara i farmaceuta na bilo koju neželjenu reakciju. Pacijenti sa IBC su takođe u opasnosti od astme ili hronične opstruktivne bolesti pluća – HOBP (engl. chronic obstructive pulmonary disease – COPD).
Kakva je prognoza (izgled) za ljude koji imaju inflamatornu bolest creva (IBC)?
Prognoza za ulcerozni kolitis i Kronovu bolest zavisi od obima bolesti i odgovora na lečenje. Markeri stolice laktoferin i kalprotektin su korisni u određivanju postoperativnog recidiva Kronove bolesti. Postoje neki dokazi da se oni takođe mogu koristiti za predviđanje budućih aktivnih faza bolesti.
Ukoliko se efikasna terapija primeni na vreme pacijenti sa IBC mogu da se uvedu u dugotrajne i stabilne remisije (mirne faze bolesti) što će im omogućiti potpuno normalan život, bez tegoba. Nažalost, u retkim slučajevima, smrtnost je mogući ishod ovih bolesti, do čega može da dođe usled komplikacija izazvanih teškim formama bolesti. Smrtnost pacijenata sa IBC je oko 1.5-5 puta veća u poređenju sa opštom populacijom. Pacijenti sa Kronovom bolešću pate od najvećeg morbiditeta i mortaliteta.
Glavni uzrok smrti obolelih od IBC su:
Što je još važnije, pacijenti sa IBC takođe imaju visoku stopu raka debelog creva. Pacijenti koji razviju pankolitis imaju najveći rizik od raka debelog creva u roku od dve decenije. Stoga se skrining kolonoskopija preporučuje u intervalima od 1 do 2 godine.
IBC je doživotno stanje (za sada još uvek nema izlečenja), ali ne bi trebalo da dozvolite da skrati vaš životni vek. Uz pravilan tretman, možete da sprečite pojavu aktivnih faza bolesti i da imate duge periode remisije (mirnog stanje bolesti).



Najkomplikovanije je postaviti diferencijalnu dijagnostiku Kronove bolesti i ulceroznog kolitisa.
Ulcerozni kolitis i Kronova bolest se razlikuju histološki:
Međutim, i pored toga u nekih 10% pacijenata nije moguće jasno odvojiti da li se radi o Kronovoj bolesti ili ulceroznom kolitisu.
Svakako, pravilno uzeta anamneza, objektivan pregled, laboratorijski nalazi, mikrobiološki pregled stolice, endoskopski pregled, kao i druga dopunska dijagnostika će nam svakako pomoći da se postavi dijagnoza i pravovremeno započne sa lečenjem.
Ponekad se za diferencijalnu dijagnozu Kronove bolesti i ulceroznog kolitisa koriste p-ANCA (Anti-MPO) auto-antitela https://www.beo-lab.rs/analiza/p-anca-anti-mpo/ .
Anti-Saccharomices cerevisiae antitela (ASCA) (https://www.beo-lab.rs/analiza/asca-igg/ ) su takođe predložena kao serološki markeri, koji mogu razlikovati Kronovu bolest od ulceroznog kolitisa i predvideti fenotip bolesti.
Često su potrebna dodatna ispitivanja kako bi razlikovali funkcionalni poremećaj (npr. sindrom iritabilnog creva) od organskih bolesti (upalne bolesti creva – Kronova bolest, ulcerozni kolitis i tumora). Teoretski, pokazatelji upale u akutnoj fazi trebaju biti u mogućnosti da razlikuju ova dva stanja. Međutim, studije su pokazale da pokazatelji kao što je C-reaktivni protein nisu dovoljni da se razlikuju funkcionalne od organskih bolesti creva. Veoma pouzdan bio-marker zapaljenja digestivnog trakta je kalprotektin.
Kalprotektin ima regulatornu funkciju u upalnom procesu i ima antimikrobna i antiproliferativna svojstva. U korelaciji je sa aktivnošću bolesti kod pacijenata sa inflamatornom bolesti creva. Kliničke studije su pokazale da je visoko senzitivan marker za razlikovanje inflamatorne od iritabilne bolesti creva.
Analiza nivoa kalprotektina u uzorku stolice se preporučuje u sledećim slučajevima:
Kod osoba sa dokazanom zapaljenskom bolesti creva kalprotektin test se koristi:
Niske vrednosti kalprotektina u velikom procentu isključuju potrebu da se pacijent izlaže neprijatnim invazivnim procedurama (kolonoskopiji) u cilju dokazivanja zapaljenja. Ukoliko je fekalni kalprotektin povišen, velika je verovatnoća da pacijent ima hroničnu upalnu bolest creva, pa se može razmišljati o kolonoskopiji. Kod već dijagnostikovanih inflamatornih bolesti creva, kalprotektin vrednosti su dobar pokazatelj u kojoj se fazi nalazi oboljenje.
Analiza na fekalni kalprotektin je posebno korisna kod dece jer su invazivni postupci teški i zahtevaju opštu anesteziju. Detaljno o tome šta je kalprotektin, kako se uzima i priprema uzorak, a na šta ukazuju dobijene vrednosti rezultata i kako se tumače možete pročitati na

LAKTOFERIN je još jedan fekalni biomarker koji se koristi u određivanju postoperativnog recidiva Kronove bolesti. Postoje neki dokazi da se takođe može koristiti za predviđanje budućih aktivnih faza bolesti.

Detaljna analiza stolice (CDSA) je test procena odabranog skupa biomarkera stolice. Ova analiza stolice procenjuje markere za varenje / apsorpciju, metaboličke markere creva, mikrobiološke markere creva. CDSA može otkriti važne kliničke informacije o uzrocima mnogih simptoma kao što su gasovi, nadimanje, bol u stomaku, dijareje i opstipacije, a što su sve i simptomi inflamatornih bolesti creva.
TESTOVI ZA ODREĐIVANJE OSTEOKALCINA, VITAMINA K I VITAMINA D.
Prethodno je navedeno da osobe koje pate od zapaljenskih bolesti creva imaju u organizmu manjak vitamina K i D, koji je često posledica povišenog nivoa osteokalcina.
U BeoLab laboratorijama postoji čitav niz testova kojima možete da u serumu proverite nivoe osteokalcina (https://www.beo-lab.rs/analiza/hormon-osteokalcin/ ), vitamina K (https://www.beo-lab.rs/analiza/vitamin-k1/ ) , kao i da odredite ukupan nivo vitamina D o čemu više možete da saznate na https://www.beo-lab.rs/analiza/vitamin-d-total/ i nivo 1,25-dihidroksi vitamina D3 (kalcitriola) koji predstavlja aktivni oblik vitamina D (https://www.beo-lab.rs/analiza/vitamin-d3-dihydroxy/ ).
U prethodnom tekstu je navedeno da je kod inflamatornih bolesti creva veoma česta pojava anemija usled nedostatka gvožđa do čega dolazi usled gubitka krvi tokom jačih krvavljenja koja su pratioci ovih bolesti naročito kod težih oblika IBC.
U Beo-lab laboratorijama je stručni tim medicinskih biohemičara kreirao je dva panela značajna u dijagnozi anemije.
Osnovni panel za anemiju

Prošireni panel za anemiju

Rezultate dobijenih nalaza testova za procenu stanja vašeg gastrointestinalnog trakta koji bi mogli da ukažu na to da li imate neku od zapaljenskih bolesti creva (Kronovu bolest ili ulcerozni kolitis) tumači lekar koji vas je poslao na testiranje i na osnovu njih će vam propisati potrebnu terapiju.
Sve analize možete poručiti i putem E-laboratorije i ostvariti 10% popusta!
Za sve informacije u vezi sa analizama pomenutim u prethodno navedenom tekstu, možete nas kontaktirati na broj telefona +381113622888 ili nam svoj upit pošaljite na mail office@beo-lab.rs
Povezani tekstovi:
https://www.beo-lab.rs/mikrobiota-i-detaljne-analize-stolice/ [JV32]
Ukoliko Vam se sviđa članak podelite ga sa prijateljima.
Literatura
https://ukuks.org/bolesti-creva/
https://sh.wikipedia.org/wiki/Kronova_bolest
https://sh.wikipedia.org/wiki/Ulcerozni_kolitis
https://www.cdc.gov/ibd/what-is-IBD.htm
https://www.nhs.uk/conditions/inflammatory-bowel-disease/
https://www.ncbi.nlm.nih.gov/books/NBK470312/?report=printable
https://my.clevelandclinic.org/health/diseases/15587-inflammatory-bowel-disease-overview
https://www.hopkinsmedicine.org/health/conditions-and-diseases/inflammatory-bowel-disease
https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/fecal-transplant
https://www.webmd.com/ibd-crohns-disease/inflammatory-bowel-syndrome
McDowell C, Farooq U, Haseeb M. Inflammatory Bowel Disease. [Updated 2023 Aug 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan https://www.ncbi.nlm.nih.gov/books/NBK470312/
Wu Y, Liu C, Dong W. Adjunctive therapeutic effects of micronutrient supplementation in inflammatory bowel disease. Front Immunol. 2023 Apr 3;14:1143123. doi: 10.3389/fimmu.2023.1143123. PMID: 37077923; PMCID: PMC10106602. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10106602/
Cai Zhaobei, Wang Shu, Li Jiannan. Treatment of Inflammatory Bowel Disease: A Comprehensive Review. Frontiers in Medicine Vol. 8, 2021. https://www.frontiersin.org/articles/10.3389/fmed.2021.765474/full
Su HJ, Chiu YT, Chiu CT, Lin YC, Wang CY, Hsieh JY, Wei SC. Inflammatory bowel disease and its treatment in 2018: Global and Taiwanese status updates. J Formos Med Assoc. 2019 Jul;118(7):1083-1092.
Dai C, Jiang M, Sun MJ. Fecal markers in the management of inflammatory bowel disease. Postgrad Med. 2018 Sep;130(7):597-606.
Gallo G, Kotze PG, Spinelli A. Surgery in ulcerative colitis: When? How? Best Pract Res Clin Gastroenterol. 2018 Feb-Apr;32-33:71-78.
Geiss T, Schaefert RM, Berens S, Hoffmann P, Gauss A. Risk of depression in patients with inflammatory bowel disease. J Dig Dis. 2018 Aug;19(8):456-467.
Kawalec P. Indirect costs of inflammatory bowel diseases: Crohn’s disease and ulcerative colitis. A systematic review. Archives of Medical Science. 2016;12(2):295-302. doi:10.5114/aoms.2016.59254. https://www.archivesofmedicalscience.com/Indirect-costs-of-inflammatory-bowel-diseases-Crohn-s-disease-and-ulcerative-colitis,53488,0,2.htm l
Hashash JG, Kane S. Pregnancy and Inflammatory Bowel Disease. Gastroenterol Hepatol (N Y). 2015 Feb;11(2):96-102. PMID: 27099578; PMCID: PMC4836574. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4836574/
Walker LJ, Aldhous MC, Drummond HE, Smith BR, Nimmo ER, Arnott ID, Satsangi J. Anti-Saccharomyces cerevisiae antibodies (ASCA) in Crohn’s disease are associated with disease severity but not NOD2/CARD15 mutations. Clin Exp Immunol. 2004 Mar;135(3):490-6. doi: 10.1111/j.1365-2249.2003.02392.x. PMID: 15008984; PMCID: PMC1808965.https://pubmed.ncbi.nlm.nih.gov/15008984/
Ukoliko Vam se sviđa članak podelite ga sa prijateljima.
Najnovije objave
Preventivni paneli
Beo-lab tim odgovara na vaša pitanja
Samo u Beo-lab laboratorijama laboratorijske analize možete poručiti onlajn.


Ako se vratimo u istoriju i pogledamo unazad, sve značajne kompanije u svetu su krenule sitnim koracima, kombinujući viziju, upornost, strpljenje, šanse i inovacije.
Istorija razvoja Beo-lab laboratorija u tom smislu, nije izuzetak.
Vraćamo se unazad samo da bi videli koliko nas je fokus na srce Beo-Laba odveo napred.
Srce naše kompanije su pacijenti i njihove potrebe iz oblasti laboratorijske dijagnostike.

Mreža laboratorija
Posećeni linkovi
Nove analize
Beo-lab laboratorije, Medicover/Synevo , pripadajući logotip i sve povezane Beo-lab marke su registrovani zaštitni znakovi kompanije Beo-lab laboratorije. Sve oznake trećih strana – ® i ™ – vlasništvo su njihovih vlasnika. © 2000-2024 Beo-lab laboratorije. Sva prava zadržana